Penanganan Ventilator pada ARDS Berat: Konsep, Patofisiologi, dan Strategi Klinis
Pendahuluan
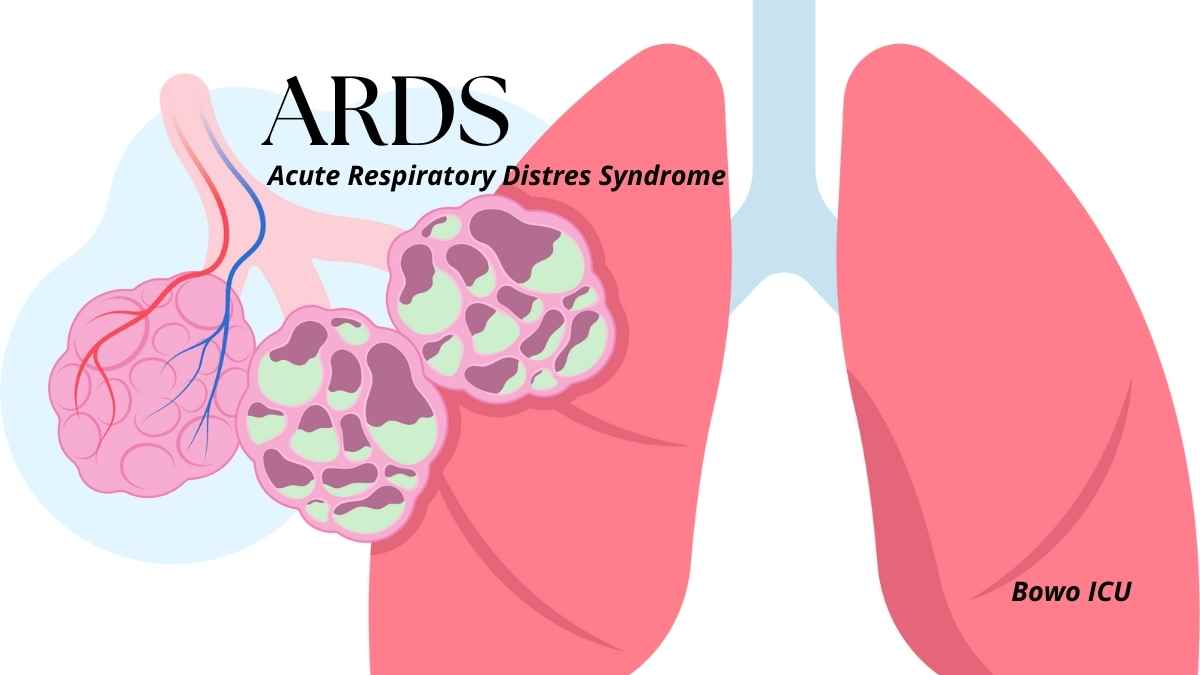
Acute Respiratory Distress Syndrome (ARDS) adalah kondisi gagal napas akut yang ditandai oleh hipoksemia refrakter, penurunan compliance paru, dan gambaran infiltrat difus bilateral pada radiologi dada. Pada kondisi ARDS berat, tantangan terbesar adalah menjaga oksigenasi pasien tanpa menimbulkan kerusakan paru tambahan akibat ventilator (ventilator-induced lung injury, VILI).
Apa dan Mengapa Terjadi ARDS
ARDS umumnya merupakan komplikasi dari berbagai kondisi kritis, seperti sepsis, pneumonia berat, trauma, aspirasi, pankreatitis, hingga transfusi masif. Mekanisme dasarnya adalah cedera difus pada alveolus yang mengakibatkan:
- Peningkatan permeabilitas kapiler paru
- Edema alveolar non-kardiogenik
- Gangguan pertukaran gas
- Penurunan compliance paru
Pada fase berat, pasien tidak mampu mempertahankan oksigenasi meskipun sudah diberikan oksigen konsentrasi tinggi.
Pengelompokan ARDS (Berdasarkan Berlin Definition, 2012)
ARDS diklasifikasikan berdasarkan nilai PaO₂/FiO₂ (pada PEEP ≥5 cmH₂O):
- Ringan: 200–300 mmHg
- Sedang: 100–200 mmHg
- Berat: <100 mmHg
Pada ARDS berat, pasien biasanya membutuhkan ventilasi mekanik dengan strategi protektif paru.
Bahaya ARDS
- Hipoksemia refrakter → menyebabkan kegagalan multi organ.
- VILI (Ventilator-Induced Lung Injury):
- Barotrauma (pecah alveoli akibat tekanan tinggi)
- Volutrauma (overdistensi alveoli akibat volume berlebih)
- Atelektrauma (cedera akibat alveoli berulang kali kolaps-terbuka)
- Biotrauma (respon inflamasi sistemik akibat ventilasi tidak adekuat).
- Gangguan hemodinamik akibat penggunaan PEEP tinggi.
Patofisiologi ARDS
ARDS berlangsung melalui 3 fase:
- Eksudatif (0–7 hari): kerusakan endotel dan epitel alveolar → edema protein-rich.
- Proliferatif (7–21 hari): proliferasi pneumosit tipe II, fibrosis mulai terbentuk.
- Fibrotik (>21 hari): fibrosis luas, penurunan compliance paru permanen.
Pada fase berat, paru disebut sebagai "baby lung" karena hanya sebagian kecil jaringan paru yang masih bisa digunakan untuk ventilasi efektif.
Penanganan Ventilator pada ARDS Berat
Tujuan utama: optimalkan oksigenasi sambil mencegah VILI.
1. Tidal Volume (VT)
Gunakan strategi low tidal volume ventilation (LTVV): 4–6 ml/kg BB prediksi (PBW).
Tujuannya: mencegah overdistensi alveoli dan barotrauma.
2. PEEP (Positive End-Expiratory Pressure)
- Berfungsi mencegah alveoli kolaps pada akhir ekspirasi.
- Membantu memperbaiki oksigenasi.
- Risiko: PEEP tinggi → meningkatkan tekanan intratoraks → menurunkan venous return → hipotensi.
- PEEP disesuaikan dengan tabel ARDSNet, balancing antara oksigenasi dan stabilitas hemodinamik.
3. FiO₂ (Fraction of Inspired Oxygen)
- Digunakan untuk mencapai target SpO₂ 88–95% atau PaO₂ 55–80 mmHg.
- Hindari hiperoksia karena dapat menimbulkan oksidatif stress.
- Strategi: gunakan kombinasi FiO₂ minimal + PEEP optimal untuk menjaga oksigenasi.
4. Mode Ventilasi
- Volume-Controlled Ventilation (VCV):
- Volume tidal ditentukan, namun harus memastikan PIP (Peak Inspiratory Pressure) <30 cmH₂O untuk mencegah barotrauma.
- Pressure-Controlled Ventilation (PCV):
- Menjaga tekanan maksimal yang diberikan.
- VT bisa berfluktuasi sesuai kondisi paru.
- Prinsip:
- Jika VT >6 ml/kg → turunkan pressure.
- Jika VT <4 ml/kg → naikkan pressure (tanpa melebihi batas aman).
Kesimpulan
Penanganan ventilator pada ARDS berat membutuhkan keseimbangan antara mencapai oksigenasi adekuat dan mencegah cedera ventilator. Prinsip utama meliputi penggunaan low tidal volume, PEEP optimal, serta FiO₂ minimal efektif. Pemilihan mode ventilasi (VCV atau PCV) harus mempertimbangkan risiko barotrauma, kondisi compliance paru, serta status hemodinamik pasien. Dengan strategi ini, diharapkan risiko mortalitas ARDS berat dapat ditekan.






Komentar (0)
Belum ada komentar.